Aj americkí lekári sa mýlia
Incident s amputáciou nesprávneho oka pacienta vyvolá zimomriavky asi v každom z nás. Takáto chyba patrí do kategórie „never events“, teda udalostí, ktoré by sa za žiadnych okolností nemali stať - operácia na nesprávnej strane, nesprávnom mieste, nesprávneho pacienta alebo nesprávnym spôsobom. Napriek tomu sa stávajú.

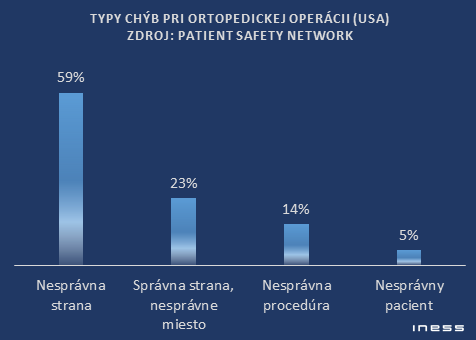
A buďme féroví, nielen na Slovensku. Staršia štúdia (2006) z USA odhadla ich výskyt v krajine na 1:112 000 operácií. Viac ako polovica prípadov (dáta z ortopédie) je nesprávna strana pacienta či orgánu (ľavá-pravá).
Niekto by intuitívne z takýchto chýb obvinil najmä začínajúcich lekárov. No podľa (opäť amerických) dát, len štvrtina chybujúcich chirurgov mala menej ako 40 rokov. Riziko chyby je rozdelené nerovnomerne po jednotlivých špecializáciách. Podľa rovnakého zdroja, až 25% neurochirurgov počas kariéry aspoň raz operuje nesprávne miesto, čo je dané náročnejšou identifikáciou správneho miesta na chrbtici, než napríklad na nohe.
Aby sa takýmto chybám zabránilo, vznikajú protokoly, teda zoznamy povinností pred operáciou. Jeden príklad je od The Joint Commission, americkej organizácie akreditujúcej poskytovateľov zdravotnej starostlivosti. Obsah by sa dal zhrnúť pod slová „označ“ a „komunikuj“. Okrem iného požaduje vykonanie „time-out“ tesne pred samotným zákrokom, kedy sa celý tím na sále musí zastaviť a každý jeden člen tímu potvrdiť, že majú na stole správneho pacienta a idú zasiahnuť správne miesto na správnej strane a so správnou procedúrou.
Jedna vec je zmeniť postupy, druhá vec je zmeniť prístup. Prieskum medzi anglickými chirurgami z roku 2005 ukázal zvýšenie predoperačného značenia miesta z 48 % na 85 % po zavedení guidelines, no konštatoval značné rozdiely medzi špecializáciami. Ani time-out nie je všemocný, pokiaľ sa zmení len na formálny súhlas celého tímu.
Čo s tým
Ľudské chyby sa budú diať vždy. S takýmto konštatovaním sa ale nemožno uspokojiť. Každá inštitúcia by mala zbierať spätnú väzbu a hľadať spôsoby, ako riziko chyby neustále znižovať. To v praxi znamená:
- Zbierať relevantné dáta na lokálnej (poskytovateľ) aj národnej úrovni a vyhodnocovať ich. Toto nie je ďalšia byrokratická povinnosť, ale nevyhnutnosť na benchmarking, identifikáciu chybových vzorcov a ich elimináciu. Bohužiaľ, na Slovensku je problém zozbierať kvalitné dáta aj o nemocničných nákazách.
- Štandardné postupy, guidelines a manuály. Vo svete často vznikajú pod patronátom nezávislej organizácie (v Nemecku AWMF, v Anglicku GMC), ktoré koordinujú činnosť odborných spoločností. U nás by túto úlohu mohol plniť napríklad Úrad pre dohľad nad zdravotnou starostlivosťou. Nanešťastie, „dobrou“ tradíciou je, že na Slovensku chce mať pod svojimi krídlami všetko zásadne a výhradne príslušné ministerstvo.
- Apropo, Úrad pre dohľad. Ten má aktuálne plné ruky práce so zákazom zisku, zákazom krížového vlastníctva a riešením pravidiel Solvency 2 pre poisťovne. Bolo by príliš smelé navrhnúť v rámci „dohľadu nad zdravotnou starostlivosťou“, že by riešil veci nielen ex-post, keď je mlieko rozliate a nesprávne oko vonku, ale aj ex-ante, napríklad zisťovaním používania protokolov pred operáciou u jednotlivých poskytovateľov? Úplne ideálne by nebol len katom, ale poskytovateľom aj aktívne pomáhal zlepšiť bezpečnosť. Napríklad spomínaná americká Joint Comission mala s 8 nemocnicami projekt s názvom The Safe Surgery Project, vďaka ktorému sa im podarilo znížiť chyby v priemere o 50 %.
Najdôležitejšou časťou sú však fungujúce procesy a manažment v nemocniciach. Pri týchto slovíčkach mnohým nabehnú zimomriavky. Fungovanie zdravotníctva si stále mnohí predstavujú podľa seriálov, kde sympatickí lekári a pohľadné sestričky bojujú s chorobami ako Jano s deväťhlavým drakom. Nič okolo neexistuje – žiaden manažment, nastavenie procesov, štandardy, účtovníctvo a finančné plánovanie, obstarávanie, marketing, komunikačné oddelenie... Bohužiaľ, v realite to takto aj často funguje, hlavná je medicínska časť (ktorá je neraz roztrieštená po jednotlivých oddeleniach, každé fungujúce podľa vlastných pravidiel) a všetko ostatné je len náhoda a zotrvačnosť. Ak primár oddelenia musí tráviť čas písaním emailov prepusteným pacientom, aby poslali scan kartičky poistenca (skutočný príbeh!), ťažšie sa mu sústredí na pacienta. Niekedy sa zavádzaniu nových procesov a „byrokracie“ bránia samotní zdravotníci. Má to aj svoje dobré dôvody – ak sa vrcholový manažment nemocnice mení s každým ministrom (ktorých životnosť nie je ani 2 roky), aká asi môže byť kontinuita vnútorných procesov a dôvera zdravotníkov v tieto procesy? Česť výnimkám, ktoré štátne nemocnice vedú už roky, ale je ich minimum.
Nemocnica je fabrika na služby a ako taká musí byť vnútorne nadizajnovaná – okolo procesov. Od plánovanie personálnych kapacít, objednávkový systém na pacientov (spolu s funkčnými poplatkami na jednej a nárokovateľnými čakacími dobami na druhej) a funkčné recepcie (vrátane online služieb) na komunikáciu a smerovanie pacientov, jasné rozdelenie administratívnych a medicínskych kompetencií na oddelení, zapojenie pacienta do procesov, až po vypracovanie a kontrolu konkrétnych guidelines a checklistov. Vo svojej podstate je to podobné, ako pri údržbe lietadiel, práci na vysokom napätí, či skladovaní výbušnín. Vlastníkom a prevádzkovateľom nemocnice v úvode spomenutého prípadu bol štát, tak sa ho o pár mesiacov spýtajme, aké poučenie si z tohto incidentu vzal.







